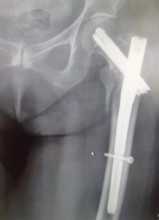
Эпифизиолиз головки бедренной кости у детей – относительно редкое заболевание, встречающееся в основном у подростков мужского пола, при котором наблюдается латентное или общее смещение эпифизарной части головки бедренной кости на уровне пластинки роста или ее полное отделение. Природа начала заболевания до конца не изучена, однако исследования предполагают связь между развитием патологии и гормональных нарушений и генетической предрасположенностью.
Причины и факторы риска

Причины развития данной патологии основаны на нарушении нормального соотношения половых гормонов и гормонов роста. Дефицит половых гормонов в сочетании с повышением уровня гормона роста вызывает снижение прочности и расшатывание проксимальных костей бедренной кости, создавая условия для смещения эпифизарной части головки бедренной кости вниз и назад.
В пользу теории влияния гормональных нарушений и генетической предрасположенности свидетельствует тот факт, что у подавляющего большинства пациентов наблюдаются схожие симптомы:
- задержка полового развития;
- эндокринные заболевания, в том числе сахарный диабет.
- нарушение обмена веществ, ожирение;
По статистике, наиболее подвержены заболеванию мальчики 13-14 лет. У девочек патология встречается несколько реже, проявление болезни происходит в возрасте 11-12 лет, когда начинается половое созревание.
Есть случаи раннего начала заболевания – в возрасте 5-7 лет. У взрослых не обнаруживается. Примерно у 25% пациентов наблюдается двустороннее развитие патологии.
Клиническая картина
Юношеский эпифизиолиз бедра может развиваться как на фоне травмы, так и без видимых причин. Если структура тканей зоны роста шишковидной железы нарушена, ее головка смещается в вертлужную впадину, а бедренная кость, потеряв противовес, поворачивается наружу. В этом случае конечность занимает вынужденное положение внешнего вращения.

Клинические симптомы ювенильного эпифизиолиза включают:
- затруднение переноса веса тела на травмированную конечность;
- хромота.
- стойкая внешняя вращательная контрактура нижней конечности;
- боль в паху и коленях, усиливающаяся при движении;
- повышенная утомляемость пораженной конечности;
- боль в паховой области с иррадиацией в бедро и поясницу;
- уменьшение объема движений тазобедренного сустава;
Косвенные симптомы заболевания – гипогенитализм, атрофия ягодичных и бедренных мышц, гипертония.
Диагностика
На ранних стадиях заболевание сложно диагностировать, и большинство пациентов обращаются за медицинской помощью на более поздних стадиях, когда проксимальный отдел бедра уже претерпел значительную деформацию. Для подтверждения диагноза помимо осмотра пациента и сбора анамнеза необходимы инструментальные методы диагностики:
- компьютерная томография;
- Магнитный резонанс.
- рентгеноскопия;
На рентгенограмме при ювенильном эпифизиолизе наблюдается увеличение зоны роста бедренной кости, ткани эпифизарной зоны рыхлые, участки здоровой ткани чередуются с участками остеопороза и остеосклероза.
Наиболее точное представление о смещении шишковидной железы позволяет получить рентгеновский снимок, сделанный в боковой проекции.
Методики лечения юношеского эпифизеолиза головки бедренной кости

Практика и исследования болезни показывают, что консервативное лечение эпифизиолиза головки бедренной кости не дает достаточного эффекта. Иммобилизация конечностей также никак не влияет на течение болезни. Хирургическое вмешательство остается основным методом эффективного лечения патологии. Способ и вид операции зависят от стадии течения и степени тяжести патологии.
- На стадии хронического течения заболевания, чтобы остановить дальнейшее смещение шишковидной железы и укоротить конечность, проводят эпифизиодез с использованием нитей Ноулеза, аутотрансплантата или материала аллотрансплантата.
- В стадии выраженных деформаций костей эффективна только корригирующая остеотомия.
- В предсмещенном этапе развитие патологии предотвращается фиксацией головки и шейки бедренной кости спицами на фоне открытой зоны роста. Иглы удаляются только после полного закрытия зоны роста.
- В фазе обострения хронического течения заболевания с дисплазией шишковидной железы более 35 градусов кзади и 15 градусов вниз выполняется трехплоскостная остеотомия бедра, позволяющая централизовать голову в вертлужной впадине.
- В острой фазе эпифизиолиза костные элементы перемещаются путем скелетного вытяжения с дальнейшим остеосинтезом с использованием проволоки и костного аутотрансплантата, чтобы закрыть зону роста.
После выполнения любой из вышеперечисленных операций необходимо на 4-6 недель наложить гипсовую деротационную повязку.
Возможные осложнения и последствия

При своевременной диагностике и адекватном лечении прогноз течения болезни положительный. Как правило, после операции осложнения и рецидивы возникают не более чем в 7-8% случаев. При отсутствии адекватного лечения могут развиться осложнения, приводящие к тяжелой инвалидности пациента. Последствиями ювенильного эпифизиолиза головки бедренной кости могут быть патологии, вызванные ухудшением кровотока в этой области:
- асептический некроз головки бедренной кости;
- хроническое воспаление суставных тканей.
- коксартроз тазобедренного сустава;
- хондролиз – разрушение хрящевого слоя сустава;
При отсроченном лечении можно полностью остановить рост костей за счет закрытия зоны роста и, как следствие, патологического укорочения конечности.
Период реабилитации
На этапе реабилитации после ювенильного эпифизиолиза головки бедренной кости назначают медикаментозную терапию и физиотерапию. Как правило, пациентам назначают препараты оротовой кислоты, ксантинола никотината, пентоксифиллина и дипиридамола.
К физиотерапевтическим методам лечения патологии относятся:
- дарсоноценка поврежденной конечности;
- сбережения на физиотерапии.
- электрофорез с кальцием, серой, никотиновой и аскорбиновой кислотами по трехзонной методике;
После операции пациентам назначают строгий постельный режим до 3 недель, продленный – до 6 недель. Через полтора месяца пациенты могут ходить без опоры на оперированную конечность на костылях и ходунках. Передвигаться с опорой на обе ноги можно не ранее, чем через 3 месяца.
Необходим постоянный мониторинг и наблюдение за состоянием пациента в течение следующих 2 лет. Раз в 3-4 месяца требуется рентгеноскопия тазобедренного сустава и эпифиза бедра для получения полной картины закрытия зоны роста.
Ранняя диагностика заболевания, своевременное хирургическое вмешательство и грамотно проведенная реабилитация заболевания предотвращают развитие коксартроза у взрослых.