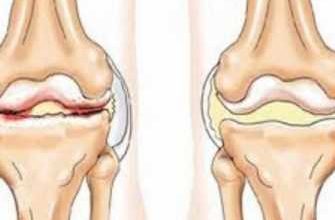
Хондропатия – это патологическое состояние, характеризующееся поражением хрящевой ткани в области коленного сустава. Несмотря на естественное развитие заболевания, оно может возникать в любом возрасте и быть вызвано различными причинами. Хондропатия коленного сустава часто приводит к ограничению движений, болевым ощущениям, а в некоторых случаях может даже привести к полному отказу от физической активности и ограничению в повседневной жизни.
Хондропатия коленного сустава проявляется в различных стадиях, в зависимости от тяжести поражения и прогрессирования болезни. На ранних стадиях хондропатии боль может проявляться при движении и нагрузках на колено. На поздних стадиях симптомы могут усиливаться и возникать даже в состоянии покоя.
Основные причины развития хондропатии коленного сустава – это травмы, спортивные нагрузки, ежедневные перегрузки и старение организма. Спортсмены, люди, занимающиеся физическим трудом, а также те, кто страдает лишним весом или имеет врожденные дефекты структуры коленного сустава, находятся в группе риска.
Для диагностики хондропатии проводятся различные исследования, включая рентгенографию, магнитно-резонансную томографию и артроскопию. Суть лечения хондропатии заключается в устранении причин возникновения болезни и улучшении состояния хрящевой ткани. Для этого могут назначаться физиотерапевтические процедуры, различные лекарственные препараты, а иногда может потребоваться хирургическое вмешательство.
Важно понимать, что эффективность лечения хондропатии коленного сустава зависит от правильной диагностики и своевременного начала терапии. Пациенты с хроническими проблемами со структурой коленного сустава всегда должны быть внимательны к своему состоянию и при первых признаках боли или дискомфорта обращаться к врачу.
Забота о коленном суставе и его здоровье являются основными аспектами предотвращения и лечения хондропатии. Регулярные физические упражнения, которые щадят колено, а также применение специальных поддерживающих приспособлений и соблюдение рекомендаций врача могут значительно улучшить качество жизни пациентов с хондропатией коленного сустава.
Хондропатия:
Основные причины возникновения хондропатии связаны с травмами, физической активностью и нарушением обмена веществ. Также важно отметить роль генетических факторов в развитии этой патологии.
Хроническое прогрессирующее течение хондропатии может приводить к разрушению хрящевой ткани суставов, что оказывает влияние на движения и жизнь пациента. Поэтому важно своевременно обращаться к врачу при появлении первых симптомов хондропатии.
Для диагностики хондропатии необходимо проведение комплексного обследования пациента, включая клинический осмотр, рентгенографию и другие инструментальные методы исследования. Это позволяет определить степень повреждения суставных структур и установить основные причины заболевания.
Лечение хондропатии включает применение физиотерапевтических методов, физических упражнений и медикаментозной терапии. Для улучшения жизни пациенту назначаются препараты хондропротективной группы, которые улучшают регенерацию суставной ткани и замедляют прогрессирование патологического процесса.
Основной целью лечения хондропатии является устранение болевого синдрома, восстановление функции суставов и предотвращение дальнейшего разрушения хрящевой ткани. Для этого врач назначит пациенту индивидуальный план лечения, включающий сочетание различных методов и средств.
Важно помнить, что лечение хондропатии может быть длительным и требует строгого соблюдения рекомендаций врача. Пациентам также рекомендуется соблюдать балансированную диету, исключая продукты, способствующие разрушению хрящей, и поддерживать активный образ жизни, учитывая свои физические возможности. Также важно обратить внимание на профилактику травм и избегать чрезмерных нагрузок на суставы.
Спортивные и физические упражнения, которые укрепляют мышцы, улучшают кровообращение и обеспечивают гибкость суставов, могут оказывать положительное воздействие на хондропатию. Однако важно проводить такие упражнения под контролем врача, чтобы избежать возможной травмы структур сустава.
В детском возрасте профилактика хондропатии особенно важна, так как это позволяет предотвратить возникновение заболевания или его прогрессирование. Для этого необходимо обеспечивать правильное питание, богатое витаминами и минералами, и учить ребенка с самого маленького возраста осознанному подходу к физической активности.
Выводы:
- Хондропатия – патологические изменения в структуре суставного хряща.
- Основные причины возникновения хондропатии связаны с физическими травмами и нарушением обмена веществ.
- Для диагностики используются клинический осмотр и инструментальные методы исследования.
- Лечение включает физиотерапевтические методы, физические упражнения и медикаментозную терапию.
- Профилактика хондропатии включает правильное питание и осознанное подход к физической активности.
Диагностика хондропатии:
Когда подозревают хондропатию, назначаются диагностические процедуры, такие как рентгенография, компьютерная и магнитно-резонансная томография, артроскопия. Эти мероприятия позволяют увидеть структурные изменения в хрящевой ткани и определить стадию развития заболевания.
В зависимости от патологических изменений, можно выделить несколько видов хондропатий, таких как остеоартрит, синдром разбитого колена и другие, которые могут возникать как в результате травм, так и в ходе естественного старения. Среди группы риска особое место занимают спортсмены и дети, так как спортивные нагрузки и детское развитие требуют от суставов большей механической нагрузки.
Результаты диагностики важны для назначения правильного лечения и улучшения состояния пациента. Для лечения хондропатий часто назначаются препараты, которые стимулируют регенерацию хрящевой ткани и улучшают признаки заболевания. Однако, всегда необходимо понимать причину возникновения хондропатии и учитывать индивидуальные особенности пациента. В дальнейшей динамике лечения может потребоваться хирургическое вмешательство.
Проблемы с коленным суставом, как правило, возникают в результате хронических или острых травм, которые могут привести к поражению хряща и кости. В жизни каждого человека возможны ситуации, когда колено подвергается нагрузке, но в некоторых случаях такие нагрузки могут стать патологическими и вызвать развитие хондропатии.
Клинические признаки хондропатии:
Ключевым симптомом хондропатии является болезненность в области коленного сустава. Боль может проявляться как при движении, так и в покое, и иметь разную интенсивность. При хондропатии также наблюдается болезненность при пальпации и давлении на надколенник. Большеберцовая область коленного сустава может быть специально припальпирована во время обследования.
Хондропатия может протекать в нескольких стадиях развития. В начальной стадии хондропатии наблюдается незначительная болезненность, которая появляется только при интенсивных нагрузках на колено. На второй стадии хондропатии наблюдается болезненность в колене даже при небольших нагрузках и в покое. Третья стадия хондропатии характеризуется постоянной болезненностью и ограничением движения в коленном суставе.
Важно понимать, что клинические признаки хондропатии зависят от стадии развития заболевания. У спортсменов, занимающихся интенсивными физическими нагрузками, болезненность в коленном суставе может развиваться быстрее и иметь более выраженные симптомы.
При диагностике хондропатии в детском возрасте, особое внимание уделяется физической активности пациента, исключаются другие травмы и заболевания, которые могут быть причиной болей в коленном суставе.
Для диагностики хондропатии проводится комплексное обследование, включающее в себя рентгенографию коленного сустава, магнитно-резонансную томографию и анализ синовиальной жидкости. На основе результатов диагностики назначается лечение хондропатии.
Лечебные мероприятия при хондропатии включают медикаментозную терапию, физиотерапию и реабилитацию. Основной целью лечения хондропатии является устранение боли, улучшение функции коленного сустава и дальнейшая предотвращение прогрессирования заболевания. На первых стадиях хондропатии обычно назначаются нестероидные противовоспалительные препараты и хрящевую терапию. В более поздних стадиях хондропатии может потребоваться более интенсивная терапия, включающая упражнения для развития движения в коленном суставе и применение гигиенической продукции, такой как костыли и голенищики.
Терапия хондропатии всегда подразумевает чередование периодов нагрузки и отдыха, чтобы избежать перегрузки хряща и обеспечить его естественное восстановление. Особенно важно для спортсменов соблюдать режим нагрузок, чтобы не усугубить хондропатию. При правильном лечении и соблюдении рекомендаций врача большинство пациентов способно вернуться к активной спортивной жизни и избежать хирургического вмешательства.
Инструментальные методы диагностики хондропатии:
В процессе диагностики хондропатии обычно используются следующие методы исследования:
1. Рентгенография
Рентгенография является одним из наиболее применяемых методов диагностики хондропатий. Несмотря на то, что рентгеновские лучи не способны визуализировать хрящевую ткань напрямую, это исследование позволяет определить степень поражения костной ткани, которая может быть связана с хондропатией.
2. Компьютерная томография (КТ)
Компьютерная томография является более точным методом диагностики хондропатии. Она позволяет получить более детальное представление о состоянии хрящевой ткани и выявить патологические изменения в суставе. КТ особенно полезна при изучении стадий хондропатии и оценке степени повреждения сустава.
3. Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография также является эффективным методом диагностики хондропатий. Она позволяет получить подробные изображения хрящевой ткани, выявить ее состояние и оценить степень поражения сустава. МРТ является особенно полезным методом при изучении ранних стадий развития хондропатий.
4. Артроскопия
Артроскопия является хирургическим методом диагностики и лечения хондропатий. Во время этой процедуры, в сустав вводится гибкая трубка с волоконно-оптической системой, что позволяет врачу видеть внутренние структуры сустава. Артроскопия позволяет получить прямое представление о состоянии хрящевой ткани и выявить патологические изменения, а также провести лечебные манипуляции, такие как удаление поврежденного хряща или сглаживание покрытия.
Использование инструментальных методов диагностики хондропатии позволяет врачу точнее определить степень поражения сустава, выбрать наиболее эффективный метод лечения и назначить соответствующий план реабилитации пациенту.
Симптомы хондропатии:
Пациенты могут также испытывать болезненность при прикосновении к пораженной области или при выполнении определенных движений. У пациентов с хондропатией наблюдается также ограничение подвижности сустава и возможные проблемы при ходьбе. Остеоартрит, который является одним из видов хондропатии, может привести к развитию хронической боли и нарушению функции сустава.
У мужчин-спортсменов хондропатия в основном проявляется в коленной области, в то время как у женщин она может поражать больше суставов. Хондропатия может возникнуть как следствие повторного механического воздействия на суставы или как последствие травмы. Синдром большеберцовой кости Келлера, когда возникает хрящевая дегенерация верхней части большеберцовой кости, является одним из примеров хондропатии.
Симптомы хондропатии зависят от типа заболевания, его стадии и прогресса процесса. Пациентам с хондропатией рекомендуется обратиться к врачу при первых признаках болевого синдрома и обсудить возможности лечения.
Болевой синдром при хондропатии:
Наиболее типичным симптомом хондропатии являются боли, которые могут возникать в области коленной сустава. Внешние факторы или физическая активность могут провоцировать появление боли. Несмотря на причину болевого синдрома, важно помнить, что его проявления могут быть различными в зависимости от стадии заболевания.
В детском возрасте хондропатия может проявляться болями в коленных суставах при ходьбе или физической активности. В дальнейшем, синдром может усиливаться и наступать даже в покое. У спортсменов, особенно мужского пола, болевой синдром обычно проявляется при выполнении спортивных движений или во время тренировок.
Большеберцовая часть колена часто становится областью сосредоточения болевых ощущений при хондропатии. Болевые волны в этой области могут возникать после значительной физической нагрузки или даже во время ежедневной ходьбы.
При хондропатии, болевой синдром является естественным последствием заболевания, которое прогрессирует с течением времени. Боли могут иметь разную интенсивность и динамику в различных стадиях хондропатии. В начальных стадиях заболевания боли могут быть слабыми и проходить после небольшого отдыха или приема препаратов.
Однако, в более поздних стадиях хондропатии, болевые ощущения могут стать хроническими и оказывать негативное влияние на обычную жизнедеятельность пациентов. Боли в колене могут ограничивать движения, вызывать отказ от физической активности и спорта.
При лечении хондропатии, важно не только устранить болевые симптомы, но и улучшить состояние сустава. Для этого используются специальные препараты и физиотерапевтические процедуры, которые обладают антиболевым и противовоспалительным эффектом.
Этот подход позволяет облегчить состояние пациента и сократить риск возникновения осложнений хондропатии, таких как остеоартроз и деформация сустава. Несмотря на то, что лечение хондропатии может быть длительным и сложным, правильно подобранные методы и процедуры помогут достичь долгосрочного положительного эффекта и улучшить качество жизни пациента.
Ограничение подвижности суставов:
Ограничение подвижности суставов при хондропатии может быть зависимо от стадии и течения патологии. В первых стадиях заболевания пациент может просто ощущать болезненность при движениях и разгибании сустава. В более поздних стадиях хондропатии ограничение подвижности становится более выраженным и может приводить к полному отказу от некоторых движений.
Ограничение подвижности суставов при хондропатии провоцирует развитие остеоартрита, который характеризуется изменениями в суставной ткани и костных структурах. В таких случаях лечение хондропатии и остеоартрита требует применения специальных препаратов, таких как хондропротективные и противовоспалительные средства.
Для лечения ограничения подвижности суставов при хондропатии могут быть применены различные методы, в том числе и физические воздействия. Такие процедуры, как лечебная физкультура, массаж, физиотерапия и ультразвуковая терапия, оказывают положительное влияние на течение хондропатии и способствуют улучшению подвижности суставов.
Важно отметить, что врачу необходимо учесть индивидуальные особенности пациента и стадию хондропатии при назначении лечения. В некоторых случаях ограничение подвижности суставов требует проведения хирургического вмешательства для восстановления нормальной функции сустава.
Ограничение подвижности суставов при хондропатии может быть преодолено с помощью специальных упражнений и методов разгибания сустава. Также важно сохранять активный образ жизни и избегать излишних нагрузок на пораженные суставы.
Поэтому, чтобы преодолеть ограничение подвижности суставов при хондропатии, важно своевременно обратиться к врачу и получить всестороннюю помощь в лечении данного заболевания.
Воспаление и отек суставов:
Хондропатия характеризуется воспалением и отеком суставного хряща. Это заболевание может проявляться в изменениях структуры суставного хряща, особенно в колене. Симптомы хондропатии включают боль в суставе при движении, хроническое гипертрофическое воспаление сустава и ограничение подвижности сустава.
Воспаление и отек суставов могут быть вызваны множеством причин, включая травмы, спортивные нагрузки, несоответствие между нагрузкой и суставной подвижностью, а также внешние факторы, такие как детский возраст и мужской пол.
Хондропатия может развиваться на разных стадиях, от легких изменений структуры до хрящевых повреждений и костной атрофии. Этот процесс приводит к ухудшению подвижности сустава, поэтому лечение хондропатии включает в себя не только снятие болевого синдрома, но и восстановление функциональности сустава. Врач может назначить различные методы лечения, такие как физиотерапия, терапия упражнениями, применение противовоспалительных препаратов и хондропротекторов.
В случае хондропатии большеберцовой кости, боль может проявляться при ходьбе и движениях колена. Хроническое воспаление сустава может привести к развитию болезни вплоть до отказа от спортивных нагрузок и ограничения в обычных движениях. Важно обратиться к врачу, чтобы он поставил правильный диагноз и назначил необходимое лечение, так как отсутствие лечения хондропатии может привести к серьезным последствиям для пациента.
Несмотря на то, что причина хондропатий не всегда ясна, важно избегать перегрузок и травм, которые могут провоцировать развитие заболевания. Пациентам рекомендуется обращать внимание на свою физическую активность и следить за периодичностью и интенсивностью тренировок. Болевое колено может быть сигналом о развитии хондропатии, поэтому важно проконсультироваться с врачом и начать лечение как можно лучше.
Врачи рекомендуют активно улучшать общую физическую форму и укреплять суставы и мышцы, чтобы предотвратить развитие хондропатий. Методы лечения, такие как физиотерапия и терапия упражнениями, могут помочь укрепить структуры суставов и улучшить их функциональность.
Лечение хондропатии:
Для лечения хондропатии требуется комплексный подход, включающий как медикаментозную терапию, так и физическую реабилитацию. Врачу необходимо понимать стадии развития заболевания, чтобы назначить наиболее подходящее лечение.
Основным лекарственным препаратом при хондропатии являются хондропротективные препараты, которые способны улучшить состояние хрящевой ткани и замедлить развитие заболевания. Они помогают вернуться к активной жизни и позволяют пациентам справиться с болью в колене и области надколенника.
Помимо медикаментозного лечения, важную роль играет физическая реабилитация. Специалисты рекомендуют проводить курс лечебной физической культуры, включающий щадящие гимнастические упражнения, направленные на укрепление мышц вокруг коленного сустава и восстановление его подвижности.
Также для лечения хондропатии можно использовать различные методики физиотерапии, включая ультразвуковую терапию, лазерное лечение и шоковые волны. Эти процедуры способны оказывать положительное влияние на ткани сустава, улучшая их кровообращение и стимулируя процессы регенерации.
Важно понимать, что лечение хондропатии может занимать достаточно продолжительное время, особенно на более поздних стадиях заболевания. При наличии проблем с коленом и болевого синдрома в области надколенника рекомендуется обратиться к врачу и начать лечение как можно раньше, чтобы избежать дальнейших осложнений.
Особенно важно для спортсменов, у которых возникают повреждения коленных суставов, соблюдение режима отдыха и ограничение физической активности. После прохождения курса лечения и реабилитации, они смогут вернуться к тренировкам, но уже с учетом специфики своей проблемы и рекомендаций врача.
Консервативное лечение хондропатии:
Несмотря на то, что хондропатия всегда проявляется поражением суставов, симптомы и стадии хондропатий могут значительно отличаться в зависимости от места и характера поражения ткани.
Для диагностики хондропатии врачу необходимо понимать, как проявляется болезнь в конкретном случае и на каких стадиях она находится. Для этого проводятся исследования, оказывающие влияние на функционирование суставного хряща и структуры всех тканей сустава.
Консервативное лечение хондропатии направлено на устранение или снижение боли, восстановление движения и возвращает пациента к его естественной физической активности.
Основными методами консервативного лечения хондропатии являются:
- Применение медикаментозной терапии.
- Физиотерапия.
- Манипуляционные и ортезные методы.
- Физическая реабилитация.
В зависимости от степени исследуемых хряща воздействуют на молекулярные и клеточные механизмы, провоцирующие возрастающую дегенерацию костно-хрящевого комплекса. Остеохондрозом страдает большеберцовая кость, которая со временем приводит к остеоартрозу в ноге, а также хондропатии. При хроническом поражении большеберцовой кости может возникнуть остеоартроз.
Для того чтобы вернуться к движению и восстановить функцию больного сустава, медикаментозная терапия является одним из основных методов лечения хондропатии. Она назначается врачом в зависимости от дальнейшей динамики исследуемого хряща и степени его поражения.
Физическая реабилитация и физиотерапия играют важную роль в лечении хондропатии. Большую часть физической активности, которая провоцирует боли в суставе, можно предотвратить с помощью физиотерапии и медикаментозной терапии.
Ортопедические методы лечения хондропатии, такие как ортопедическая обувь и ортезы, также помогают устранить боль и способствуют восстановлению поврежденной ткани.
Хирургическое лечение хондропатии:
Основным механизмом развития хондропатии является нарушение питания и обмена веществ в суставной ткани, что приводит к ее дегенерации. Отказ от физической активности и движений в суставе только провоцирует процесс развития болезни.
| Основные методы хирургического лечения хондропатии: |
|---|
| – Артроскопическое удаление поврежденной ткани и очистка суставного пространства; |
| – Артродез – операция, которая проводится для фиксации суставных поверхностей и предотвращения дальнейшей деформации сустава; |
| – Протезирование коленного сустава – замена поврежденной суставной ткани и суставных поверхностей на искусственные импланты; |
| – Трансплантация хрящевой ткани – перенос хряща из здоровой части сустава в поврежденную; |
| – Остеотомия – операция, целью которой является изменение положения костной ткани для улучшения механики движений в суставе. |
Хирургическое лечение хондропатии позволяет пациенту вернуться к спортивной деятельности и улучшить качество жизни. Однако необходимо помнить, что все операции имеют свои риски и последствия. Поэтому перед проведением хирургического вмешательства необходимо тщательно обсудить все возможные показания и противопоказания с врачом.
Как вылечить хондропатию:
Для диагностики хондропатии врач исследует болевой сустав, оценивает степень его движения и болезненность при разгибании и сгибании. Проводится также обследование методом Келлера для выявления изменений в хряще сустава. Для уточнения причин и стадии болезни могут назначаться дополнительные виды исследований, такие как рентген или МРТ.
Лечение хондропатии требует комплексного подхода. На начальных стадиях болезни рекомендуется ограничить нагрузку на больной сустав и применять средства, улучшающие кровообращение и питание хрящевой ткани. Важно понимать, что хондропатия является хроническим процессом, поэтому важно соблюдать режим и проводить лечение длительное время.
На болевых стадиях хондропатии могут назначаться лекарственные препараты, такие как противовоспалительные и противоотечные средства, которые снимают воспаление и уменьшают боли в суставах. Также может назначаться местное лечение, например, применение геля или крема, улучшающих кровообращение.
В случае развития хрящевого поражения и дальнейшей деструкции сустава может потребоваться хирургическое вмешательство. В таких случаях проводятся операции, направленные на восстановление хрящевой ткани или замену пораженного сустава.
В процессе лечения хондропатии важно улучшать динамику заболевания, так как степень развития болезни может привести к ограничению движений и нарушения функций сустава. Регулярные мероприятия по укреплению мышц вокруг сустава и правильные физические упражнения способствуют восстановлению нормальной работы сустава.
В зависимости от механизма возникновения хондропатии, требуется индивидуальный подход к лечению. Например, для спортсменов, часто испытывающих перегрузку суставов, важно контролировать нагрузку и адаптировать тренировки к особенностям своего организма.
Помимо медикаментозного и хирургического лечения при хондропатии широко применяются физиотерапевтические методы. Физиотерапия провоцирует восстановление поврежденной ткани суставов и улучшает процессы естественной регенерации. Такие методы, как УВЧ-терапия, электростимуляция и лазеротерапия, позволяют повысить эффективность лечения и ускорить процесс восстановления.
Медикаментозное лечение хондропатии:
Основные группы препаратов, которые оказывают влияние на патологические изменения и естественные процессы в хрящевой ткани:
- Хондропротективные препараты – это средства, которые способствуют улучшению состояния хряща и замедлению разрушения суставов. Они могут включать глюкозамин, хондроитин и другие компоненты.
- Препараты, снижающие интенсивность болевых ощущений – это нестероидные противовоспалительные препараты (НПВП). Они помогают справиться с болью и воспалением, что улучшает качество жизни пациентов.
- Препараты, улучшающие кровообращение и питание хрящей – это сосудорасширяющие и антикоагулянтные средства. Они способствуют улучшению микроциркуляции и предотвращают образование тромбов.
Медикаментозная терапия, несмотря на свою эффективность, не является панацеей от хондропатии. Лечение должно проводиться в комплексе с физиотерапевтическими процедурами, терапией движения и специальными упражнениями, которые помогают восстановить функциональность сустава. Чередование различных методов лечения позволяет достичь наилучших результатов и предотвратить дальнейшее прогрессирование болезни.
Видео:
Хондрома, Энхондрома и Остеохондрома: симптомы и лечение. Доброкачественная опухоль хрящевой ткани
Хондрома, Энхондрома и Остеохондрома: симптомы и лечение. Доброкачественная опухоль хрящевой ткани by Главный Медицинский Канал 23,320 views 3 years ago 4 minutes, 50 seconds
Диагностика и лечение дорсопатии. Боль в грудном отделе, пояснице, шее.
Диагностика и лечение дорсопатии. Боль в грудном отделе, пояснице, шее. by Медицинский центр МИРТ 6,889 views 1 year ago 5 minutes, 4 seconds
Вопрос-ответ:
Какие симптомы хондропатии?
Симптомы хондропатии включают боли и скованность в суставах, отеки и покраснения кожи в области пораженного сустава, ограничение движений, хруст и треск в суставе, повышенная утомляемость. Также может наблюдаться ограничение движений, особенно при попытках сгибания и разгибания сустава.
Как диагностируется хондропатия?
Диагностика хондропатии включает визуальный осмотр, оценку симптомов и анамнез пациента, а также проведение дополнительных исследований, таких как рентгенография, компьютерная томография, магнитно-резонансная томография, артроскопия и лабораторные анализы.
Какие методы лечения хондропатии?
Лечение хондропатии может включать физиотерапию (электротерапию, ультразвуковую терапию, лазерную терапию), массаж, упражнения для суставов, применение противовоспалительных и обезболивающих препаратов, хондропротекторов, инъекции гиалуроновой кислоты, артроскопию или хирургическое вмешательство.
Можно ли вылечить хондропатию?
Хондропатия – это хроническое заболевание, и полностью излечить его невозможно. Однако, благодаря правильно подобранному комплексному лечению и соблюдению рекомендаций врача, можно существенно улучшить состояние суставов и снизить проявление симптомов хондропатии.
Как можно предотвратить развитие хондропатии?
Для предотвращения развития хондропатии рекомендуется правильное питание, регулярная физическая активность, контроль за весом, избегание перегрузок суставов, предупреждение травм, соблюдение правил гигиены при занятиях спортом, ношение комфортной обуви с подошвой средней высоты и других профилактических мер.
Какие симптомы характерны для хондропатии?
Хондропатия проявляется различными симптомами, такими как боли в суставах, отечность, ограничение движения, скованность, скрип или треск в суставах. Также может наблюдаться ухудшение координации движений, мышечная слабость, снижение работоспособности и возможное увеличение объема суставов.
Как диагностировать хондропатию?
Для диагностики хондропатии врач проводит осмотр и определяет характерные симптомы, а также анализирует медицинскую историю пациента. Дополнительно может потребоваться проведение рентгенографии, магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) для выявления структурных изменений в суставах и хрящах.