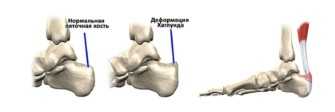
Пяточная шпора, или подошвенный фасциит, представляет собой комплекс патологических процессов и образований, характеризующийся образованием костных разрастаний на пяточной кости стопы и последующей травмой окружающих мягких тканей – надкостницы, мышц и сухожилий.
Каковы причины его возникновения?
- Ношение неподходящей тесной обуви – туфли на высокой танкетке для женщин или туфли с узким носком для мужчин – препятствует естественному движению.
- Длительные перегрузки у спортсменов и людей, профессия которых связана с постоянным движением и напряжением в ногах.
- Деформация стопы – плоскостопие и косолапость («конь»), длительное время не лечившаяся специальной ортопедической обувью.
- Заболевания позвоночника, мелких и крупных суставов нижних конечностей – анкилозирующий спондилит (анкилозирующий спондилит), подагра, синдром Рейтера, артриты и полиартриты, ревматоидный артрит и остеоартроз.
- Предрасполагающим фактором является избыточный вес, который увеличивает нагрузку на суставы ног и вызывает раннюю травму подошвенных связок с образованием шпор уже в молодом возрасте.

- Травмы связочного аппарата стопы. Обычно образованию шпоры предшествуют дегенеративные и дегенеративные изменения из-за микроповреждений связок стопы. Даже старый перелом, полученный в детстве, становится причиной болезненных ощущений.
Каковы первые симптомы этого заболевания?
Заболевание доставляет пациенту сильный дискомфорт и ограничения. Частая причина обращения к врачу – сильный болевой синдром. Пациенты жалуются на внезапную резкую, острую колющую боль при попытке опереться на пораженный участок стопы – талалгию, которая распространяется на всю область пятки (ощущение «занозы в пятке»). Из-за боли пациенты инстинктивно пытаются облегчить поврежденную пятку, опираются на пальцы ног или внешний край стопы и делают паузу для «передышки”.
Особенность – полное прохождение или притупление неприятных ощущений после отдыха на здоровой ноге. Интенсивность боли не зависит от размера пяточной шпоры, однако существует зависимость боли от выраженности изменений мягких тканей пятки. Большие шпоры на пятке выявляются рентгенологическим методом спонтанно, при отсутствии клинических проявлений и жалоб со стороны пациента.

В чем суть диагностики пяточной шпоры?
Видимых визуально воспалительных изменений при заболевании нет. Костные разрастания пятки не ощущается из-за плотного и глубокого слоя мягких тканей, однако при глубоком давлении на бугор пяточной кости отмечается зона боли в области внутренней подошвенной поверхности поверхность пятки. Редко наблюдается рыхлый местный отек пятки, который исчезает утром после сна или длительного отдыха в течение дня.
Эталоном дополнительных методов диагностики является рентгенологический метод, то есть прицельная рентгенография пяточной области стопы во фронтальной и боковой проекциях (по решению врача выполняется третья дополнительная проекция – в косом положении ступня). Рентген показывает то, что выглядит как удлиненная заноза, характерный костный выступ на пятке, называемый пяточной шпорой.
В редких случаях рентгенологическая диагностика не обнаруживает изменений, и клиническая картина пациента говорит в пользу этого заболевания. Это исследование позволяет врачу исключить другие причины болевого синдрома, такие как травматические повреждения, дополнительные образования в пяточной и таранной костях (кисты, кистозные перестройки, опухоли, рак). При наличии небольшой шпоры, не проявляющейся на рентгеновских снимках, стоит прибегнуть к ультразвуковому исследованию, которое покажет точное расположение пораженного участка, его размер и примерное строение.
Использование инструментальных методов диагностики (компьютерная томография, магнитно-резонансная томография) нецелесообразно из-за отсутствия у врача новой информации. Не забывайте о высоких лучевых нагрузках на пациента при такой диагностике.

Лечение синдрома пяточной шпоры
Лечение заболевания предполагает разработку ряда безоперационных мероприятий, направленных на нормализацию правильного положения стопы (с использованием специальной ортопедической обуви и стелек), на регулярном выполнении специально разработанных гимнастических упражнений для максимального растяжения подошвенной связки. Эти меры предполагают длительное монотонное лечение, независимо от болевого синдрома, требующего немедленного купирования. С этой целью врачи рекомендуют использовать местные инъекции гормональных препаратов (кортикостероидов) в области прикрепления подошвенной связки к бугорку пяточной кости, что снижает выраженный воспалительный процесс.
Лечебная блокада пяточной шпоры требует навыков и знаний, выполнять ее самостоятельно в домашних условиях категорически запрещено. Выбор препарата, его дозировка, место и глубина введения рассчитываются врачом и проводят эту процедуру. Результат напрямую зависит от правильности проведения блока: в случае удачной инъекции пациент забудет о проблеме минимум на год. Если инъекция в пятку с пяточной шпорой будет неправильной, лечебный эффект не наступит или в месте прокола могут развиться постинъекционные осложнения.
Осложнения медикаментозной блокады пяточной шпоры:
- некроз мягких тканей (некроз) в области введения препарата.
- вымывание солей кальция в месте прокола, что приводит к постинъекционному остеопорозу;
- асептический некроз таранной и пяточной костей;
- воспаление сухожилия икроножной мышцы;
- травма подошвенной фасции;
- нагноение с последующим образованием абсцесса при несоблюдении законов асептики и антисептики;
- возникновение патологического перелома из-за распространения инфекции на близлежащую кость;
- воспалительная инфильтрация в месте инъекции с тенденцией к распространению в анатомической области;

Лечение должен проводить врач – хирург или травматолог-ортопед. Во избежание подобных осложнений врачи проводят блокировку только после получения детального рентгеновского снимка и его тщательного анализа. Размер костных наростов (остеофитов), их форма и локализация учитываются при разработке лечения. Для точного введения препарата инъекцию проводят под контролем аппарата УЗИ.
Техника блокировки
Манипуляция – это целенаправленное введение лекарства вместе с анестетиком в мягкие ткани стопы над зоной роста кости. Препараты выбора – это чаще всего Дипроспан, Кеналог и Гидрокортизон. Наиболее выраженный эффект наблюдается от Дипроспана из-за его длительного накопления в области воспаления сухожилий. Применение Кеналога и Гидрокортизона имеет ряд осложнений в виде некроза и атрофии мышечной ткани, поэтому они являются препаратами второго ряда (при противопоказаниях к Дипроспану).
В основе Дипроспана – действующее вещество «бетазон» и вспомогательные вещества: натрия хлорид, полисорбат, трилон Б. Характеризуется выраженным противовоспалительным и антиаллергенным действием. Основное преимущество Дипроспана – способность длительно накапливаться в области укола, обеспечивая тем самым эффективный лечебный эффект.
Когда блок применяется, врач делает инъекцию в область наибольшей боли в стопе, что часто уводит пациентов от этой процедуры. Поэтому для уменьшения болезненных ощущений укол Дипроспана проводят одновременно с введением местного анестетика. Стандартная доза лекарственного вещества для инъекции в пятку – 0,5 мл Дипроспана. Рекомендуется добавить анестетик (например, 1% лидокаин) в той же дозе.
Как правило, процедуры для снятия сильного болевого синдрома при подошвенном фасциите недостаточно, хотя после блокады пациент ощущает облегчение боли.
Противопоказания к блокировке препарата Дипроспан
При применении медикаментозного лечения существуют абсолютные и относительные противопоказания, о которых следует сообщить лечащему врачу.
Единственное абсолютное противопоказание к уколу в пяточную шпору – индивидуальная непереносимость компонентов препарата. Перед введением Дипроспана проводится тест на аллергию для выявления несовместимости препарата с пациентом.
К относительным противопоказаниям к блокаде относятся:
- заболевания психиатрического профиля у больного.
- остеомиелит;
- диффузный псориаз;
- ВИЧ-инфекция пациентов;
- декомпенсированная сердечно-сосудистая, почечная или печеночная недостаточность;
- дерматовенерологические заболевания;
- туберкулез;
- ревматизм с поражением клапанов сердца;
- некомпенсированный ювенильный сахарный диабет;
- тяжелый системный остеопороз;
Когда боль не прошла или только немного утихла, следующая инъекция показана через месяц. Помните, что гормональное медикаментозное лечение вызывает привыкание и поэтому ограничивает количество возможных инъекций. Дипроспан рекомендуется вводить 1-3 раза с интервалом в 10 дней.
Чтобы как можно скорее снизить дискомфорт и снизить вероятность обострения боли после обезболивания с помощью дипроспана, пациенту следует позаботиться о правильной ортопедической обуви и стельках, снизить лишний вес, избегать перегрузки стопы и регулярно выполнять гимнастический комплекс для нижних конечностей. Кроме того, при лечении шпор, вызванных перегрузкой или травмой сухожилия, пациентам рекомендуется поддерживать полный покой в течение 2-3 недель.
Прогноз лечения подошвенного фасциита
Во избежание повторных обострений после купирования боли дипроспаном желательно соблюдать постоянный щадящий режим для голеностопных суставов. Максимальная эффективность в лечении может быть достигнута только при системном применении вышеперечисленных методов и своевременном обращении к врачу. При соблюдении врачебных рекомендаций боль полностью проходит через 3-4 недели и часто уже не возникает.