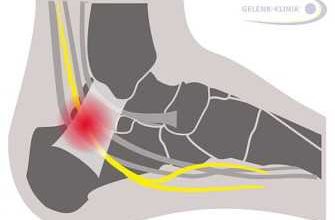
Лигаментит – воспалительное заболевание, поражающее связки суставов. Причиной развития заболевания, известного как болезнь Кнотта, является микроскопическое разрушение соединительной ткани из-за травмы, инфекции или других причин. Чаще всего встречается стенозирующий лигаментоз большого пальца.
Специфика и разновидности

Заболевание часто диагностируется у пациентов среднего и пожилого возраста, но может возникать и у детей. Сухожилия защемляются в фиброзных каналах, что приводит к проблемам со сгибанием пальца ноги. Со временем заболевание ухудшается, поскольку пораженная связка, если ее не лечить, постепенно превращается в гиалиновую хрящевую ткань.
Лигаментоз стопы легко диагностировать, потому что это заболевание имеет ряд уникальных симптомов. Самый узнаваемый – постоянно согнутый палец. Из-за длительного воспаления компрессионного шнура (соединяющего мышцу с костью) он постепенно изменяется. Суставное сухожилие утолщается, связки стягиваются. Воспалительный процесс поражает кольцевые связки и препятствует самопроизвольному распрямлению большого пальца.
Медицинская картина патологического процесса может меняться в зависимости от места его локализации.
Процесс лечения часто выбирается идентичным, независимо от локализации заболевания. Но начинать его нужно как можно раньше, так как при отсутствии лечения заболевание может привести к серьезным последствиям.
А сами последствия рассмотрим на примере стадий лигаментоза большого пальца:
- Первый этап: заболевание только начинает свое разрушительное действие на ткани, характерный «щелчок» и снижение подвижности носят периодический характер.
- Вторая стадия – заболевание приводит к появлению затруднений с разгибанием пальца, для этого необходимо приложить сознательное усилие.
- Третий этап – повреждение соединительной ткани приводит к стойкому хранению пальца в постоянно согнутом положении.
- Четвертый этап – завершающий этап развития, который приводит к необратимому нарушению сгибательно-разгибательной функции большого пальца и деформации сустава.
Неестественно согнутый палец теряет способность самостоятельно растягиваться из-за дегенерации соединительной ткани сухожильного канатика и сужения его кольцевых связок.
Заболевание получило название «щелкающий палец» из-за явления, которое сопровождает его развитие на одной из ранних стадий. В это время у пациента еще есть возможность самостоятельно вытянуть палец, но процесс сопровождается характерным щелчком.
Причины развития

Однозначного мнения о точных причинах развития какой-либо из форм связок сегодня нет. В качестве провоцирующих факторов медицина предполагает ряд возможных причин воспаления сухожилия большого пальца. Они представляют собой обычную серию опасных разрушающих воздействий на ткани и включают:
- перенесенная травма;
- профессиональная деятельность, связанная с регулярным стрессом, травмой или перенапряжением пальцев;
- повышенная физическая нагрузка, в частности, на большой палец;
- быстрый рост тканей в детстве – когда болезнь диагностируется в раннем возрасте.
- инфекционное заболевание тканей;
Довольно часто «щелчок пальцем» возникает у пациентов с хроническими системными заболеваниями – сахарным диабетом, дисфункцией щитовидной железы, сосудистыми проблемами. Причиной в таких случаях называют нарушение нормального уровня обмена веществ, что приводит к ухудшению снабжения тканей питательными веществами и кислородом. Основным фактором риска развития болезни Кнотта считается регулярное усиление нагрузки на пальцы. Часто нарушение является результатом сопутствующего заболевания суставов: ревматоидного артрита, подагры.
Медицинские исследования показывают, что наследственный фактор и пол пациента играют значительную роль в развитии болезни. Рассматриваемая проблема часто дает о себе знать во время беременности. Для многих подвидов фактор риска считается «женским».
Симптомы и диагностика

Характерный щелчок в суставе пальцев возникает из-за сужения сухожильного канала и утолщения соединительной ткани. В результате прохождение по нему сухожилия при движении пальца происходит с усилием, сопровождающимся характерным «щелчком». На завершающих стадиях заболевания утолщение соединительной ткани становится настолько большим, что функция разгибателей становится невозможной. Большой палец «замирает» в согнутом положении и восстановить подвижность не всегда удается.
Заболевание может поражать детей в возрасте до шести лет и пациентов старше 45 лет. Лигаментит не является «симметричным» заболеванием и часто поражает соединительную ткань только одной конечности. Но нередки случаи одновременного патологического поражения. В любом случае важно не допустить его развития до трудно поддающейся лечению третьей стадии или до необратимой четвертой стадии. Сделать это несложно, так как симптомы первой стадии (с характерным «щелчком» суставов) пропустить сложно.
Вышеперечисленные симптомы стенозирующего лигаментоза большого пальца, лечение которых следует начинать как можно скорее, не единственные проявления заболевания. Они могут прослужить годами, но в зависимости от места нахождения будут интегрированы:
- болезненные ощущения в области пораженной связки сухожилия – постоянные, периодические или проявляющиеся при пальпации;
- ограничение или полная потеря сустава с пораженной связкой двигательной функции;
- стойкое чувство онемения в пальцах рук: прерывистое в начальных стадиях и хроническое – в более поздних;
- ухудшение симптомов со временем при полной неподвижности пораженного участка.
- гиперчувствительность в патологической области;
- образование «шишки» на пораженном суставе;
- отек или воспаление разной степени интенсивности – зависит от степени поражения тканей;
Само заболевание диагностируется достаточно точно по уже указанным выше симптомам.
Точный медицинский диагноз заболевания предполагает поиск магнитно-резонансных изображений или ультразвуковое исследование пораженного участка. Исследование проводится для оценки степени поражения связочного аппарата.
Лечение на разных стадиях

Метод и эффективность лечения напрямую зависят от стадии заболевания и факторов риска, которые являются неотъемлемой частью жизни пациента. На первом этапе основная рекомендация – снизить нагрузку. Учитывая специфику профессиональной деятельности, это просто невозможно. Лечение первой стадии позволяет использовать консервативные методики, применение противовоспалительных препаратов и по назначению врача электрофорез с лидазой.
Вторая стадия заболевания гораздо менее эффективно лечится консервативными методами. Но шансы на успех все же достаточно высоки для их назначения. Как альтернатива хирургическому вмешательству на втором этапе используются противовоспалительные и рассасывающиеся лечебные комплексы. В основном медикаментозное лечение проводится одновременно с иммобилизацией пальца. Частыми комплексными процедурами становятся массаж, физиотерапия, электрофорез. Выбор используемых препаратов во многом зависит от дополнительных симптомов второй стадии:
- болевой синдром устраняется с помощью анальгетиков, местного горячего душа или хлорэтила;
- ферментные препараты используются для растворения и снятия воспаления;
- сильное воспаление блокируется новокаиновой блокадой и глюкокортикоидными препаратами;
Лечение лигаментоза второй стадии – довольно длительный процесс, который может занять несколько месяцев. Чтобы предотвратить рецидив, вам может потребоваться изменить свой образ жизни или место работы. Операция на стадии 2 проводится только в том случае, если другие варианты лечения не помогли.
Третья и четвертая стадии заболевания требуют хирургического вмешательства. Четвертая стадия характеризуется необратимым повреждением сустава. Все инвазивные методы здесь направлены на устранение хронических симптомов лигаментоза: перерезание нерва для снятия боли, дренирование скопившейся жидкости и другие. Операция, проводимая для лечения третьей стадии заболевания, способна частично восстановить подвижность поврежденного участка сухожилия. Это происходит в несколько этапов:
- ткани в зоне поражения вскрывают, обнажая влагалище сухожилия с воспаленным канатиком и кольцевидную связку;
- обнаруженные препятствия открываются;
- палец сгибается и разгибается, чтобы установить точное место стеноза;
- операционная рана промывается антисептиком, ушивается и накладывается стерильная повязка.
- пораженная ткань рассекается, палец сгибается и растягивается, чтобы проверить наличие препятствий;
Период послеоперационного восстановления зависит от сложности операции. Швы снимают на 10-й день после процедуры.
Отсутствие эффективности других вариантов лечения, тяжелый хронический болевой синдром, контрактура, затрудняющая самопомощь, – это условия, при которых хирургическое вмешательство становится необходимостью, независимо от возраста пациента. Но лучше до этого не доводить, ведь симптомы болезни позволяют начать лечение уже на первой его стадии.