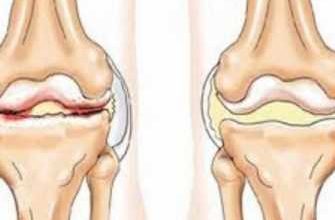
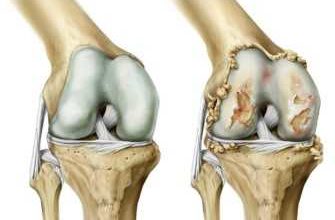
Если консервативное лечение гонартроза, синовита и других заболеваний колена неэффективно, назначают артроскопию коленного сустава. Это делается для диагностики или лечения травм в полости костного сустава. Его проводят через небольшие проколы вокруг сустава с помощью миниатюрного артроскопа с камерой. Большинство пациентов легко переносят операцию, которая длится не более 2 часов. Однако иногда возможны осложнения.
Виды артроскопии
Артроскопия коленного сустава – это минимально инвазивная хирургическая процедура, при которой врач вводит сустав через небольшие отверстия. Для проведения лечебных манипуляций врач не делает разрез в области соединения кости, а вводит инструменты через небольшие проколы (примерно 4-6 мм).
Во время операции используются артроскоп и миниатюрные хирургические инструменты. Первое устройство состоит из тонкой иглы с оптоволоконной камерой, записывающим устройством и лампочкой. Позволяет исследовать внутреннюю поверхность коленного сустава, увидеть поврежденные участки хрящей, менисков, связок. Изображение отображается на мониторе. Инструменты (зонд, бритва, троакар, кусачки, канюли, насосы и т.д.) вводятся через другой прокол для выполнения терапевтических манипуляций.
Во время операции в полость сустава вводится ирригационная жидкость, чтобы улучшить видимость и обеззаразить область.
На заметку!
Артроскопия коленного сустава позволяет точно определить место поражения, дегенеративно-дистрофические изменения даже на 1 стадии. Применяется для установления характера заболевания, его стадии. Эта методика превосходит рентгеноскопию, УЗИ, КТ, МРТ. При обнаружении патологии можно сразу провести операцию.
Существуют следующие виды малоинвазивных процедур:
- Лечебная артроскопия коленного сустава – это малоинвазивная операция, во время которой хирург удаляет фрагменты кости, хряща, окружающих мягких тканей, позволяет их сшить или провести трансплантацию мениска;
- Санитарная артроскопия позволяет промыть сустав от крови, уничтожить микробы, ослабить или устранить симптомы воспаления.
- Диагностическая артроскопия используется для выявления травм, дегенеративных изменений выстилки хряща, кости, разрыва связок, взятия образца ткани или синовиальной жидкости для биопсии;
Это минимально травматичная процедура, после которой срок пребывания в стационаре сокращается до 2 – 3 дней. Во время операции нет сильных кровотечений, низкий риск осложнений, после которых остаются незаметные швы.

Цель процедуры
Артроскопия коленного сустава показана в следующих случаях:
- Свободные внутрисуставные тела;
- Остеохондрит (асептический некроз, при котором участок хряща отделяется от прилегающей кости);
- Подвывих или вывих надколенника
- Дегенеративные изменения мениска коленного сустава;
- Травмы;
- Боль, покраснение, припухлость и другие симптомы воспаления неизвестного происхождения;
- Артрит, артроз колена;
- Гиперплазия жировой ткани коленного сустава.
- Повреждение выстилки хряща, связок, сухожилий, костной капсулы;
- Киста Бейкера (подколенная киста);
- Идиопатический некроз (некроз участков тканей) головки сустава;
Чаще всего артроскопию коленного сустава проводят при остеоартрозе. Затем хирурги удаляют или восстанавливают поврежденный хрящ. Другие показания к операции:
- Наличие хрящевых или костных фрагментов;
- Контрактура (ограничение подвижности) колена.
- Участки некроза тканей коленного сустава;
- Подколенная киста;
- Синдром средней складки надколенника (повреждение складки синовиальной оболочки колена);
- Травма передней или задней крестообразной связки
- Деформирующий остеоартроз (2-3 стадии);
- Внутрисуставные переломы;
- Разрыв менисков (спаренный эластично-эластичный С-образный хрящ);
Манипуляция проводится при неэффективности консервативных методов.

Виды артроскопических операций
Оперативное вмешательство проводится на таких участках коленного сустава: мениск, крестообразная связка, суставная перепонка, костные поверхности сустава.
Артроскопия мениска правого или левого колена проводится при его разрыве: продольный, краевой, лоскутный, горизонтальный, поперечный, как «ручку лейки». Резекция удаляет поврежденные ткани. Для восстановления суставного хряща разорванные участки ушивают или фиксируют рассасывающимися зажимами. После полного удаления мениска (менискэктомии) его пересаживают. В случае вывиха мениск сжимается.
Артроскопия передней крестообразной связки (ПКС) назначается при травме образования соединительной ткани, удерживающей колено в суставной капсуле. Когда он ломается, колено заклинивает или становится гипермобильным. Этот метод позволяет восстановить стабильность сустава, заменив поврежденную связку трансплантатом.
При остеоартрите разрушаются хрящи и подлежащие кости, возникает воспаление, сужается межсуставная щель и ухудшается подвижность ног. Во время операции на колене врач удаляет рыхлые хондромные тела, вызывающие воспалительную реакцию.
Абразивная артропластика – это замена поврежденной ткани колена фиброзной тканью. Эта операция позволяет отложить эндопротезирование, но полностью восстановить функциональность коленного сустава не удастся.

Специальные инструкции
Врачи выявили следующие противопоказания к артроскопии коленного сустава:
- Гнойное воспаление в коленном суставе;
- Состояние после инсульта или сердечного приступа;
- Анкилоз (неподвижность) из-за сращения костей, хрящей или фиброзных тканей суставных поверхностей;
- Костный туберкулез;
- Гнойно-некротическое поражение костной ткани;
- Непереносимость обезболивающих;
- Менструации;
- Разрыв суставной капсулы.
- Инфекционные или хронические заболевания в фазе обострения;
- Психические расстройства;
- Нарушение гемостаза (свертываемость крови);
- Ослабленное или шоковое состояние больного;
К относительным противопоказаниям относятся полный разрыв связок, обильное внутрисуставное кровотечение, ухудшающее зрение во время операции.

Подготовительные мероприятия
Перед операцией больного обследуют, сдают анамнез, инструментальные и лабораторные исследования. Обязательно проконсультируйтесь у ортопеда или травматолога, а также у кардиолога, эндокринолога, аллерголога и т.д. Выбор анестезии и метода вмешательства зависит от результатов исследования.
Перед артроскопией показаны следующие обследования:
- Флюорография;
- Рентгенография с акцентом на больную конечность.
- Электрокардиография;
- Гемостазиограмма – анализ показателей свертываемости крови;
- Общий и биохимический анализы крови и мочи;
- УЗИ вен ног;
Эти исследования помогают оценить риск осложнений после операции.
Подготовка к артроскопии коленного сустава заключается в соблюдении следующих правил:
- Сделайте очистительную клизму;
- Подготовьте костыли, которые помогут вам ходить сразу после операции.
- Отказаться от еды и питья за 12 часов до операции;
- за 10 дней до операции стоит отказаться от сигарет и алкоголя;
- за 2 недели до процедуры прекратить прием антикоагулянтов (препаратов, подавляющих активность системы свертывания крови и препятствующих образованию тромбов): аспирин, гепарин и т.д.;
- Удалите волосы с больной конечности, чтобы облегчить обработку пораженного участка антисептиками;
- Принимайте успокоительные;
Внимание!
При повышенной тревожности или плохой переносимости анестетиков проводится предварительная подготовка препарата. Для этого пациенту назначают анальгетики, противоаллергические препараты и седативные средства.

После процедуры пациент должен находиться в стационаре 1-2 дня. Это необходимо врачам для предотвращения или устранения осложнений.
Метод обезболивания при артроскопии коленного сустава выбирается в зависимости от стадии патологии и особенностей организма:
- Кондуктивная анестезия: отдельные нервные окончания теряют чувствительность. Срок годности – от 30 до 40 минут;
- Общий – самый мощный вид наркоза, во время которого пациент погружается в лечебный сон. Станьте невосприимчивыми к внешним раздражителям. Срок годности – от 1 до 2 часов.
- При диагностической артроскопии используется местная анестезия. На полчаса блокируется болевая чувствительность;
- Эпидуральная или спинальная анестезия – анестетики вводятся в эпидуральное пространство позвоночника через катетер. Больной находится в сознании, но нижних конечностей не чувствует, контакт с ним сохраняется;
Перед операцией снимите одежду с нижней части тела. Пациент оставляет нижнее белье.
Как проходит операция
Операция длится не более 2 часов, так как на бедро накладывается жгут, ограничивающий приток крови к очагу патологии. Если он длится дольше, увеличивается риск нарушения кровообращения, тромбоэмболии и повреждения периферических нервов.
Часто возникает «жгутная боль» из-за сдавления бедра жгутом. Болевой синдром нарастает, становится устойчивым к анестетикам, поэтому максимальная продолжительность вмешательства не превышает 120 минут.
Врач действует по такому плану:
- Обработайте пораженный участок антисептиками, чтобы избежать заражения. Наложите пневматический жгут на бедро пораженной конечности, затем надуйте манжету, чтобы кровь перестала поступать к колену;
- Обработайте колено антисептиками, нанесите косметические очки.
- Делает разрез возле очага патологии, вводит артроскоп (тонкую иглу с фотоаппаратом). Через второй разрез хирург вводит стерильную жидкость через канюли (тупые иглы), чтобы промыть внутрисуставную полость, удалить кровь и улучшить качество изображения. Регулятор на игле помогает увеличить или уменьшить поток жидкости;
- Он прокалывает кожу вокруг коленного сустава в нескольких других местах, чтобы ввести хирургические инструменты для необходимых процедур (пластика связок, наложение швов или удаление менисков и т.д.). Хирург делает не более 8 проколов, чтобы пораженные связки и хрящи зажили быстрее;
- Предложите пациенту лечь на операционный стол, ногу согнуть под прямым углом (90 °), зафиксировать опорой так, чтобы она стояла неподвижно. Вводит анестетики;
- Он удаляет инструменты из разрезов и проводит дезинфекцию. При необходимости хирург вводит антибактериальный или противовоспалительный раствор в полость коленного сустава и оставляет внутри дренажную трубку на 1-2 дня;

При разрыве мениска его разорванные части ушивают или фиксируют зажимами, которые растворяются. Этот метод используется, если травма возникла недавно и разрыв находится рядом с суставной капсулой.
При необходимости мениск заменяют биологическими донорскими трансплантатами или синтетическим коллагеновым хрящом.
При сильном растяжении или разрыве крестообразных связок проводится операция по их замене трансплантатами. Ткань трансплантата берется из подколенного сухожилия пациента или донора.
При остеоартрите область обнаженной кости удаляется для стимуляции фиброза. Рубцовая ткань разрастается и заменяет разрушенный хрящ. Однако он не эластичный, поэтому операция отодвигает эндопротез на более поздний срок.
Стоимость артроскопии мениска колена составляет от 12000 до 55000 рублей.
Послеоперационный период
Реабилитация после артроскопии длится в среднем от 2 недель до 2 месяцев.
Этапы восстановления после операции на колене:
- Раннее заживление. Гимнастический комплекс дополняется пассивными движениями в коленном суставе. По медицинским показаниям разрешены плавание, короткие прогулки. Дренажный массаж снимает отеки;
- Восстановление. Противопоказаны активные занятия спортом, через 4 недели можно ходить в ортезе на больной ноге, нужно укрепить мышцы бедра и ягодиц. Начиная с 2 месяцев, нагрузки дополняются упражнениями на силу, выносливость и силовые тренировки. Через 8 недель разрешается полностью нагружать прооперированную ногу, выполнять упражнения на развитие равновесия и координации. Запрещается выполнять скручивающие, резкие движения с большой амплитудой.
- Период раннего выздоровления длится от окончания операции до удаления дренажных трубок. В течение 2 дней больную ногу обездвиживают, прикладывают к ней холод и кладут на возвышенность. Пациент выполняет упражнения лежа и, по согласованию с врачом, сидя;
- Позднее заживление 10-14 дней. Разрешено заниматься на велотренажере, выполнять упражнения с сопротивлением;

Первую неделю рекомендуется ходить на костылях. Домашний бизнес становится доступным через 4-6 недель. Пациент может полностью двигаться и заниматься спортом через 2 – 3 месяца.
Реабилитация дополняется физиотерапевтическими процедурами: магнитотерапией, УВЧ, электрофорезом и др. эти процедуры проводятся через 2 недели после операции. Пациенту рекомендуется правильно питаться, чтобы ускорить восстановление коленного сустава. Рацион пополняется продуктами, богатыми кальцием, жирными кислотами, белками, селеном, серой.
Последствия операции
Первые последствия операции на колене включают боль, отек и ограничение физической активности.
Важно!
Если после операции состояние больного ухудшилось, повысилась температура, увеличилась отечность, усилился болевой синдром, стала неметь нога, то необходимо срочно обратиться к врачу. В этом случае может потребоваться повторная артроскопия.
Осложнения после артроскопии коленного сустава встречаются редко:
- Проникновение инфекции в полость сустава;
- Травма связок, нервов или кровеносных сосудов.
- Тромбоз глубоких вен;
Осложнения возникают из-за халатности врача или несоблюдения пациентом правил поведения в период реабилитации.
Артроскопия коленного сустава – современный и малотравматичный метод исправления дефектов костных суставов. Позволяет быстро устранить симптомы и осложнения дегенеративно-дистрофических нарушений хрящевой и суставной поверхностей. Операция длится не более 2 часов, реабилитационный период – 2 – 3 месяца.