Остеомиелит – это воспалительное поражение костного мозга, поражающее все части кости (губчатое и компактное вещество и надкостницу). Остеомиелит костей ног занимает третье место по распространенности (после травм и операций) среди всех патологий опорно-двигательного аппарата.
Описание патологии
Остеомиелит – это инфекция костного мозга, поражающая все элементы костей. Название болезни происходит от трех греческих слов: остео – кость, мед – мозг и itis – воспаление. Код остеомиелита согласно МКБ 10 (Пересмотр Международной классификации болезней 10) – M86.
Патогенез остеомиелита: после попадания возбудителя в костный канал развивается воспалительный процесс. Сопровождается выделением гноя и некрозом тканей (из-за накопления секретирующих литий лейкоцитов, которые разлагают кость).

Гной и некротизированная костная ткань из поврежденного участка разносятся вместе с кровью и лимфой, вызывая дальнейшее распространение инфекции. В результате развивается интоксикация всех внутренних органов, проявляющаяся повышением температуры и сильными болями.
На заметку!
Гнойный абсцесс может перейти в хроническую форму остеомиелита.
Чаще всего диагностируют:
- Остеомиелит позвоночника;
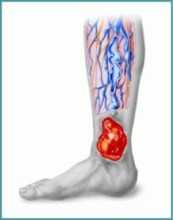
- Остеомиелит голени;
- Остеомиелит стопы;
- Остеомиелит пяточной кости;
- Остеомиелит большого пальца стопы.
У взрослых в 16% случаев открытые переломы перерастают в посттравматический остеомиелит. Представители сильного пола более подвержены патологии, чем женщины. Остеомиелит чаще всего диагностируется у детей и пациентов пожилого возраста. Дети и подростки страдают гематогенным остеомиелитом, а пациенты старшего возраста – речевым или послеоперационным остеомиелитом тазобедренного сустава.
Причины болезни
Медики называют основной причиной остеомиелита проникновение в организм болезнетворных микроорганизмов – бактерий и микроорганизмов:
- Гнойный или Haemophilus influenzae;
- Стафилококк (золотистый или эпидермальный);
- Стрептококк;
- Enterobacteriaceae;
- Палочки Коха (вызывающие туберкулез).
Существует два пути заражения патогенной микрофлорой, провоцирующей остеомиелит нижних конечностей:
- Эндогенный или гематогенный – перенос бактериальной инфекции из очага воспаления (кариес, синусит, тонзиллит) по сосудам вместе с кровью.
- Экзогенный – проникновение возбудителя непосредственно в кость коленного сустава или другого сустава при открытой ране, травме, переломе, хирургическом вмешательстве;
Повышают риск развития патологий:
- Частая смена климата;
- Переломы (особенно открытые);
- Эндопротезирование (замена сустава);
- Недостаток витаминов и минералов;
- Поражения сосудов и ЦНС.
- Нарушение функции печени или почек;
- Вредные привычки – злоупотребление алкоголем или наркотиками;
- Системные заболевания, ослабляющие иммунную систему – СПИД, онкология, сахарный диабет, трансплантация органов;
Заболевание может развиться при нагноении костной раны. Это может произойти после операции или травмы. Воспаление возникает в месте фрагментации кости и в конечном итоге распространяется на костный мозг. Некротизированная костная ткань вызывает нагноение, образование полости с гноем и свищами. Появление такой серьезной патологии препятствует образованию мозолей.

Симптомы
Симптомы и лечение остеомиелита зависят от вида патогенной микрофлоры, очага воспаления, а также возраста пациента и уровня его иммунной защиты.
Выделяют три клинических типа патологии:
- Токсично.
- Септико-пемический;
- Местный (местный);
Симптомы септико-пемического остеомиелита:
- Покраснение кожи возле пораженного участка;
- Повышенное потоотделение;
- Лихорадка (резкий скачок температуры до 39-40 ° С);
- Диспептические расстройства (тошнота, рвота);
- Свищи на коже и костях, сопровождающиеся отделением гнойного содержимого.
- Нервозность;
- Боль при ноющем или распирающем остеомиелите, усиливающаяся при движении;
- Общая слабость и сонливость;
- Опухоль сустава
- Мигрень;
через 2-3 дня после начала заболевания развивается ацидоз – нарушение кислотно-щелочного баланса (гиперкалиемия, гипонатриемия, гиперкальциемия). Также нарушается свертываемость крови. Может наблюдаться как гиперкоагуляция (повышенная коагуляция), так и гипокоагуляция. Завершающий этап – фибринолиз – рассасывание образовавшихся тромбов (тромбов).
Для токсичных видов характерно ускоренное развитие болезни, сходное с клиническими симптомами сепсиса (заражения крови). Заболевание достигает пика за один день и проявляется:
- Падение артериального давления (артериального давления);
- Резкое повышение температуры;
- Признаки менингококковой инфекции
- Обморок
- Нарушение работы сердечно-сосудистой системы, что может привести к летальному исходу.
- Тремор и судороги;
Важно!
Диагностика токсической формы остеомиелита затруднена из-за отсутствия специфических симптомов с нарастанием признаков общей интоксикации организма.
Признаки местного остеомиелита – воспаление костей и прилегающих мягких тканей. Общее состояние больного колеблется от удовлетворительного до умеренного.
Постепенно нарастают симптомы огнестрельного или послеоперационного остеомиелита большеберцовой кости. В течение 1-2 недель из раны могут быть выделения гноя, впоследствии появляются признаки общей инфекции. Клиническая картина этой формы патологии обусловлена размерами воспалительного очага, своевременностью лечения пораженного участка, уровнем иммунитета и возрастом пациента.

Разнообразие недугов
Классификация заболевания предусматривает разделение его на специфическое и неспецифическое. Неспецифический тип остеомиелита возникает при инфицировании стафилококком: на его долю приходится около 90% случаев стрептококка, грибка или кишечной палочки. Специфическая форма вызывается костным туберкулезом, бруцеллезом и сифилисом.
По способу заражения выделяют гематогенную (эндогенную) форму остеомиелита – в этом случае возбудитель распространяется из очага воспаления (фурункулы, флегмона, панариций, кариозный зуб, гайморит). Экзогенная форма предполагает наличие травмы или хирургического вмешательства. К этой форме патологии относятся:
- Выстрел – очаг воспаления перемещается от огнестрельного ранения к кости;
- Контактный остеомиелит – когда инфекция, которая начинается в мягких тканях, попадает в кость;
- Послеоперационный: возникает при удалении игл или замене суставов хирургическим путем;
- Посттравматический – после перелома (особенно открытого).
Интересный!
Сначала возникает острый остеомиелит. Если терапия проводится в начальной стадии остеомиелита, пациент излечивается. Но при отсутствии адекватного лечения развивается хронический остеомиелит.
Исключение составляют атипичные виды патологии, при которых заболевание сразу переходит в хроническую форму. К ним относятся:
- Склерозирующий остеомиелит Гарре;
- Остеомиелит Олли (белковый);
- Абсцесс Броди;
- Гнойный остеомиелит на фоне костного туберкулеза или сифилиса.
Последствия болезни
Инвалидность при остеомиелите назначают редко. Обычно это результат неправильного или преждевременного лечения. По этой же причине возникают и другие осложнения остеомиелита:
- Злокачественность (превращение костной ткани в раковые клетки);
- Плеврит;
- Общее заражение крови (сепсис);
- Снижение двигательной активности суставов;
- Смерть больного.
- Образование свищей костей и мягких тканей;
- Сгибание костей;
- Патологические переломы;
- Переход патологии в хроническую форму;

Диагностика
При подозрении на заболевание следует обратиться к врачу. Он расскажет, как лечить остеомиелит, а при необходимости направит пациента к хирургу-ортопеду или травматологу. После первичного осмотра пациента врач беседует с ним и собирает историю болезни. Также назначаются клинические анализы и инструментальные исследования.
- Общий анализ крови и биохимия
По их результатам фиксируется наличие воспалительного процесса – на него указывает увеличение количества лейкоцитов и СОЭ (скорости оседания эритроцитов). При заболевании наблюдается резкое снижение гемоглобина на фоне увеличения тромбоцитов.
- Общий анализ мочи
Наличие лейкоцитов в моче также свидетельствует о наличии воспаления. Одно из последствий остеомиелита – почечная недостаточность, признаки которой также фиксируются при анализе мочи.
- УЗИ
Применяется для исключения других заболеваний мягких тканей. Помогает узнать глубину новообразования, его форму и размер.
- Инфракрасное сканирование
Обычно используется учеными, но может помочь в диагностике остеомиелита, особенно острой формы. Он используется для обнаружения участков с высокими температурами. С его помощью можно установить, какие кости, помимо основной области, подвержены патологии.
- Стинг
Он используется как в диагностических, так и в лечебных целях. С помощью откачанного гноя можно выявить возбудителя болезни. Благодаря процедуре снижается давление в кости и образуется новый свищ, снимающий воспалительный процесс.
- Рентгеновский
Самый информативный метод диагностики. Рентгеновский снимок остеомиелита делается в двух проекциях. Рентгенография позволяет установить участок некротизированной костной ткани и его размер.
Интересный!
Рентгенологическое исследование позволяет установить признаки воспаления у маленьких пациентов на 4-5 день болезни, а у взрослых на 10-15 день. Обычно назначают несколько процедур для отслеживания динамики болезни.
На рентгенограмме фиксируются следующие характерные признаки патологии:
- Припухлость и деформация надкостничного рельефа;
- Стирание границ между губчатым и компактным элементами кости (после 15 дней болезни);
- Наличие сферических очагов некроза костей (остеопороза);
- Похитители разные по размеру и форме (через 20-30 дней после начала заболевания).
К концу первого месяца болезни перечисленные признаки становятся более заметными. Наблюдается разрастание и слияние полостей с гноем. Воспаление распространяется на здоровую часть надкостницы. При попадании гнойного содержимого в сустав суставная щель сужается, поверхность хряща деформируется и образуются остеофиты.
- Компьютерная томография
Компьютерная томография – это современный метод исследования внутренней части кости. Он позволяет записывать те же отметки, что и на рентгеновском снимке, и формировать трехмерное изображение пораженного участка кости и окружающих мягких тканей. КТ используется для дифференциации патологии от других заболеваний.

Лечебные правила
Лечение остеомиелита – сложный и длительный процесс (от 4 месяцев до полугода), который нельзя остановить раньше времени. Полностью вылечить остеомиелит не всегда удается. Даже после исчезновения симптомов возможен рецидив: появление свищей, язв, судорог, ложных суставов.
Лечение остеомиелита народными средствами в домашних условиях категорически запрещено. Опытный врач должен проводить терапию в условиях стационара. Он расскажет, как снять отек и боль при обострении. В комплекс мероприятий входит:
- Иммуномодуляторный курс;
- Реабилитация пораженного участка;
- Системный прием антибиотиков;
- Устранение интоксикации;
- Иммобилизация (фиксация) травмированной конечности.
- Назначение НПВП (нестероидных противовоспалительных средств);
На заметку!
Эффективность терапии зависит от правильно подобранных препаратов. Без антибиотиков при остеомиелите не обойтись. Несмотря на большое количество побочных реакций, остановить болезнь помогут только препараты из этой группы.
При тяжелом течении болезни показано хирургическое вмешательство – секвестрэктомия. Во время операции промывается пораженный участок кости, удаляется гной и некротическая ткань.
После выписки из стационара пациенту рекомендуется пройти курс массажа, физиотерапии и лечебной физкультуры. Специальные упражнения помогут восстановить физическую активность и нормализовать трофические процессы в костной ткани.
Физиотерапия применяется для нормализации питания деформированного участка. Самыми популярными являются:
- Применение озона, парафина и керита;
- УВЧ отопление;
- С помощью лазера;
- Электрофорез;
- Магнит.
Для быстрой регенерации костей важно сбалансировать меню и отказаться от вредных привычек. Большинству пациентов рекомендуются поливитаминные комплексы.
Прогноз для пациентов в основном положительный. Но терапия длительная, как и период восстановления. Насколько оно будет успешным, зависит от возраста пациента, стадии заболевания, своевременности диагностики и начала лечения.

Профилактические меры
Об окончательном выздоровлении можно объявить, если в течение трех лет после постановки диагноза не произошло ни одного рецидива. Несмотря на то, что вакцинация от остеомиелита отсутствует, болезнь можно предотвратить. Для профилактики остеомиелита вам понадобятся:
- Обязательно обратитесь к врачу при травмах;
- Умеренно занимайтесь спортом;
- Откажитесь от вредных привычек;
- Поддерживайте оборону;
- Не занимайтесь самолечением.
- Свести к минимуму количество стрессовых ситуаций;
- Своевременно устранять воспалительные очаги – кариес, тонзиллит, гайморит;
Остеомиелит – серьезная патология, устранить которую можно только совместными усилиями врача и пациента. Для выздоровления важны правильное отношение, соблюдение всех рекомендаций врача и здоровый образ жизни.